 DEIXE DE USAR ÓCULOS OU LENTES DE CONTATO COM CIRURGIA 100% A LASER.
DEIXE DE USAR ÓCULOS OU LENTES DE CONTATO COM CIRURGIA 100% A LASER.
SATISFAÇÃO DO DIAGNÓSTICO AO TRATAMENTO.
A plataforma iLasik™ está indicada para tratamentos dos olhos nas seguintes condições: as cirurgias refrativas – Miopia, Hipermetropia, Astigmatismo e Presbiopia, e também ceratocone e transplante de córnea.
A miopia, a hipermetropia, o astigmatismo e a presbiopia são conhecidas como aberrações de baixa ordem. O tratamento personalizado com a Plataforma iLasik™ corrige também as aberrações de alta ordem.
A cirurgia refrativa é um tema já conhecido pela população, mas possui particularidades que necessitam de importantes esclarecimentos. O procedimento iLasik™ representa uma das mais avançadas tecnologias para a cirurgia de grau e é realizada pelo Instituto Visy, sendo programado com base nas características únicas e exclusivas de seus olhos. O mapeamento tridimensional de seus olhos, e o uso de dois lasers sofisticados, diferenciam a cirurgia 100% a laser das demais cirurgias corretivas de grau dos olhos que existiam anteriormente.
O Instituto Visy é pioneiro nesta tecnologia no estado de Goiás, sendo atualmente um dos poucos lugares no Brasil que possuem a plataforma iLasik™ completa e que oferecem esta cirurgia de forma personalizada, 100% a laser, inclusive na formação do FLAP para preparação da córnea. Nossa vanguarda em tecnologia e inovação é a nossa marca registrada, nos posicionando sempre à frente do mercado quando o assunto é a cirurgia refrativa a laser e o tratamento da catarata.
Existem milhares de pessoas candidatas ao procedimento iLasik™. Se você usa lentes de contato ou óculos para enxergar de perto ou de longe e deseja ficar livre deste incômodo, faça uma consulta de avaliação para descobrir se você poderá se beneficiar com o iLasik™.
Ligue e marque sua consulta. +55 (62) 3225-0202 / + 55 (62) 99980-2001
Pode – se afirmar que o tratamento para correção do grau de refração (Miopia, Hipermetropia, Astigmatismo e Presbiopia) acontece em três simples e rápidas etapas.

1ª Etapa - Diagnóstico Preciso
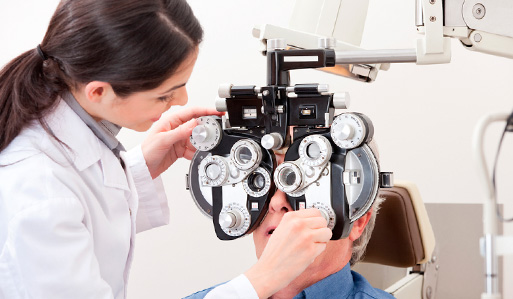
- GREENS: Exame tradicional para o diagnóstico do grau de refração (Aberrações de Baixa Ordem- miopia, hipermetropia, astigmatismo e presbiopia). Porém não é muito específico e mede o grau em intervalos de 0,25 D (D= Dioptria unidade de medida do grau para lentes ópticas, similar ao metro para comprimento). Desta forma, por exemplo, pacientes com 5,25 D e outro com 5,49 D de miopia serão tratados da mesma forma, com medidas padrões, ou seja, terão praticamente os mesmos óculos, lentes de contato ou tratamento a laser convencional.
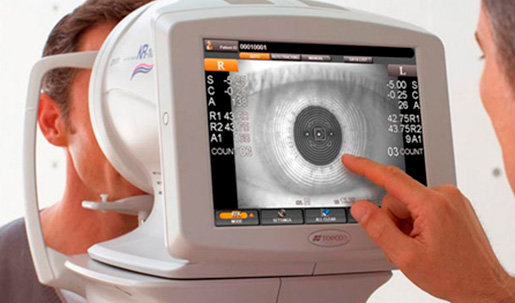
- ABERRÔMETRO: Exame detalhado que escaneia o olho, mapeando e gerando uma imagem tridimensional (3D) digitalizada que identifica as Aberrações de Baixa Ordem (miopia, hipermetropia, astigmatismo e presbiopia) com precisão de intervalos de 0,01D (25 vezes mais preciso que o diagnóstico tradicional). Além das Aberrações de Alta Ordem (coma, trifoil, tetrafoil, aberração esférica, astigmatismos secundários, etc.), deformidades estas que influenciam na qualidade da visão, principalmente a noturna, pois podem apresentar halos ao redor de luzes, fenômeno de explosão de estrelas (starburst), glare ou ofuscamento.
O Aberrômetro /WaveScanWaveFront® do Instituto Visy, que faz parte da Plataforma iLasik™, é sem dúvida um avanço tecnológico no planejamento da sua cirurgia a laser. Identifica de forma precisa as imperfeições de cada olho, permitindo um tratamento personalizado. Os resultados encontrados são automaticamente informados ao Excimer Laser, aparelho que fará a cirurgia personalizada.
Além do exame do grau, alguns exames são necessários, tais como: mapeamento da retina, medida da pressão ocular, biometria, microscopia especular e tomografia ocular.
2ª Etapa - Preparo da Córnea
O preparo da córnea está diretamente relacionado ao sucesso da cirurgia a laser dos olhos, seja na eficácia ou nos efeitos colaterais (irritações, olho seco, infecções, etc.).
Para maior eficácia da cirurgia a laser dos olhos, o raio laser tem que agir com precisão. Ele tem que ultrapassar a córnea e atingir o estroma para remodelar o formato corneano. Alterando a curvatura, corrige-se a visão.
Outras técnicas para o preparo da Córnea:
 PRK – Photo Refractive Keratectomy: Raspagem da córnea com uma lâmina para remoção de tecidos de sua superfície para expor o estroma e permitir que o raio laser alcance o seu objetivo no tratamento. Desvantagem deste método é a recuperação lenta e podendo haver dor em alguns pacientes. Existe um risco maior de se ocorrer infecção porque a córnea fica desprotegida por alguns dias, até que ocorra a recuperação total.
PRK – Photo Refractive Keratectomy: Raspagem da córnea com uma lâmina para remoção de tecidos de sua superfície para expor o estroma e permitir que o raio laser alcance o seu objetivo no tratamento. Desvantagem deste método é a recuperação lenta e podendo haver dor em alguns pacientes. Existe um risco maior de se ocorrer infecção porque a córnea fica desprotegida por alguns dias, até que ocorra a recuperação total.
 MICROCERÁTOMO: Corte mecânico e superficial da córnea com uma lâmina para formar o “FLAP” (espécie de tampa de laranja) que ao ser levantado permite a ação direta e mais eficaz do raio laser. Não é muito preciso e produz bordas não uniformes e com espessuras diferentes 120 a 180 micra em sua extensão.
MICROCERÁTOMO: Corte mecânico e superficial da córnea com uma lâmina para formar o “FLAP” (espécie de tampa de laranja) que ao ser levantado permite a ação direta e mais eficaz do raio laser. Não é muito preciso e produz bordas não uniformes e com espessuras diferentes 120 a 180 micra em sua extensão.
Normalmente estas técnicas de preparo da córnea para a cirurgia a laser irritam mais, pois são mais agressivas e promovem um choque ou trauma na região. Logo, exigem maior tempo de recuperação pós-cirúrgica, oferecem maiores chances de infeção e efeitos colaterais como infecções, olho seco, alterações no flap e outros.
As forças armadas americanas proibiram o flap com lâmina, ou seja, com o microcerátomo por considerarem este procedimento pouco seguro.

INTRALASER iFS®: Fino “FLAP” feito automaticamente por raio laser. Com ângulo de até 150º de inclinação, raios de luz indolores próximo ao infravermelho (laser-femtosegundo), injetam minúsculas bolhas de gases, sem choque, trauma ou calor, que separam os tecidos da córnea a nível celular. Isso promove uma desrupção, ou seja, uma separação das células sem que sejam danificadas, podendo ser de 100, 110 ou 120 micra. Este fino flap é homogêneo em toda a extensão da córnea, produzindo um FLAP preciso, uniforme e fino. Os trabalhos científicos comprovam que este método é mais seguro que os demais.
3ª Etapa - Tratamento
Tratamento Clínico: Está restrito ao uso de óculos e lentes de contato que promovem a correção da refração com intervalos a cada 0,25D. Alguns pacientes relatam piora na qualidade de vida por desconforto e incomodo no uso diário destes acessórios. Logo, não tem muita lógica fazer o diagnóstico com aberrômetro para o tratamento com lente e óculos, exceto em alguns casos raros onde é difícil encontrar o grau de refração correto.
Tratamento Cirúrgico: RK – Refractive Keratectomy: Cirurgia refrativa com corte manual e profundo da córnea por bisturi de diamante. São feitos aproximadamente entre 4 a 16 cortes longitudinais e perpendiculares na córnea, respeitando o limite da pupila. Foi uma das primeiras técnicas que surgiram, mas hoje está ultrapassada.
LASER – EXCIMER LASER: Para quem não quer usar óculos ou lentes de contato, a cirurgia a laser é a mais indicada, salvo raras exceções
 EXCIMER LASER: é o aparelho que emitirá a quantidade e intensidade de raios laser na localização correta (ablação) conforme a programação da sua cirurgia. Atua remodelando o formato da córnea com um feixe de laser frio que remove microscópicas quantidades de tecido (menores que a espessura de um fio de cabelo) para criar uma nova curvatura do olho.
EXCIMER LASER: é o aparelho que emitirá a quantidade e intensidade de raios laser na localização correta (ablação) conforme a programação da sua cirurgia. Atua remodelando o formato da córnea com um feixe de laser frio que remove microscópicas quantidades de tecido (menores que a espessura de um fio de cabelo) para criar uma nova curvatura do olho.
O míope tem a córnea mais curva, e portanto, o laser aplana. O hipermetrope e o présbita possuem a córnea mais plana, e o laser aumenta a curva. O astigmata tem curvas diferentes e o laser as iguala.
O tempo total da cirurgia é de 5 a 10 minutos cada olho. Isto inclui todo o preparo até a finalização do procedimento.
CIRURGIA A LASER STANDARD:
Quando é feita a detecção do grau apenas com o GREENS será mais difícil de se obter o resultado máximo que este laser pode alcançar, pois será imputado manualmente no EXCIMER LASER o grau de refração a ser tratado. Como ele varia a cada 0,25D, os pacientes que tiverem -5,25 D ou -5,49 D de miopia, por exemplo, serão tratados com a mesma quantidade de raios laser. Além de não tratar as imperfeições de alta ordem, as chances de persistirem alguns sintomas preexistentes como ofuscamento, formação de halos, estrelas, entre outros são maiores.
CIRURGIA A LASER PERSONALIZADA:
Considerada uma das melhores e mais modernas cirurgias para refração devido às seguintes vantagens: maior conforto, ausência de dor, rápida recuperação e maior segurança). O mapa 3D do olho, feito pelo aberrômetro WaveScan WaveFront® permitirá identificar todas as imperfeições existentes, as quais serão automaticamente enviadas ao EXCIMER LASER, o qual será o laser responsável pelo tratamento final. Você fará uma cirurgia exclusiva e individualizada. Proporciona um nível de precisão que atende às necessidades específicas de cada um dos olhos. O tratamento personalizado neste método é o de escolha pelos melhores cirurgiões das forças armadas americanas.
A recuperação é simples e rápida. Logo após a cirurgia, o paciente retorna à sua casa e no dia seguinte às atividades básicas de rotina. Muitos pacientes já relatam melhora da visão logo após a cirurgia, o que vai melhorando ao longo do dia e com o passar do tempo.
O objetivo principal é atingir a visão perfeita. O resultado é uma visão diurna e noturna próxima à ideal (20/20), tanto para longe, quanto para perto. É uma cirurgia personalizada. Feita para você, pois seu olho é único como a digital do seu dedo.
• Tratamento Clínico: GREENS e prescrição de óculos e lentes de contato;
• Tratamento Cirúrgico PRK: Faz-se a raspagem da córnea com uma lâmina ou similar. Cirurgia 50% a laser porque se usa uma parte lâmina e outra laser.
• Tratamento CirúrgicoLasik™: Também se trata de uma cirurgia 50% a laser porque se usa o (Excimer Laser), porém o FLAP é feito com lâmina que corta a córnea (microcerátomo).
• Cirurgia iLasik™: É o tratamento de fato 100% a laser, pois se usam dois aparelhos de laser para o tratamento: O Femtosegundo para se criar o flap e o Excimer para realizar o tratamento. O Diagnóstico é realizado com o aberrômetro WaveScan WaveFront®. É o mais seguro dentre os demais métodos.
A cirurgia a laser para refrativa é consenso mundial entre os oftalmologistas por trazer grandes benefícios com mínimos riscos, principalmente quando feita 100% a laser.
O Instituto Visy diferencia-se por oferecer uma cirurgia de refração dos olhos 100% a laser. Muitos falam que a cirurgia é a laser, mas não entram no detalhe da preparação da córnea para a cirurgia.
Este detalhe é extremamente importante e determinante na recuperação pós- cirúrgica. A diferença pode ser entre sair da cirurgia com uma visão melhor e maior conforto quando o preparo da córnea é feito pelo método IntraLaseiFS® ou conviver por uma semana ou mais de pós-operatório com desconforto (olho seco, irritado, etc) quando utilizado outra técnica (PRK – raspar a córnea, Microcerátomo – cortar a córnea com lâmina).
O tratamento 100% a laser permite que o paciente retorne às atividades cotidianas no dia seguinte, o que não ocorre com o PRK e Microcerátomo. Além de proporcionar menor risco de infecção
A cirurgia 100% a laser diminui consideravelmente os riscos de complicações, especialmente a infecção.
Vejam as vantagens da cirurgia totalmente a Laser do Instituto Visy (Plataforma – iLasik™)
Estudos nas Forças Armadas Americanas após um ano de cirurgia:
- 98% dos pacientes míopes conseguiam enxergar 20/20 (perfeitamente) após o tratamento;
- 95% conseguiram passar em um exame de habilitação, sem necessidade de correção óptica;
- 94% relataram melhora na qualidade de vida (esportes, trabalho, etc);
- 90 % dos Atiradores de Elite Americanos sentiram melhora em suas habilidades após a cirurgia.
- 89% dos pilotos de Marinha Americana avaliaram melhora significativa na habilidade para pousar em Porta-Aviões depois da cirurgia de correção visual a laser.
Segurança:
- Aprovado FDA, EMEA e ANVISA. (Agências reguladoras dos EUA, Europa e Brasil.)
- Aproximadamente 32 milhões de procedimentos Lasik™ foram executados até hoje.
- Padrão de cirurgia dos pilotos da força aérea americana e dos astronautas da NASA.
- Avaliações clínicas realizadas constataram que a utilização do IntraLaseiFS® reduz os sintomas de olho seco em até 72%.
Preferida dos pacientes:
- 81% dos pacientes escolhem iLasik™ com preparo da córnea a laser em vez do tradicional com lâmina;
- 75% dos pacientes escolheram o pós-operatório com IntraLaseiFS® quando comparado com o olho que utilizou lâmina;
- Muitos pacientes percebem os resultados imediatamente após o procedimento e a qualidade da visão continua melhorando no decorrer dos dias.